DEFINICIÓN
¿Qué es el hipospadia?
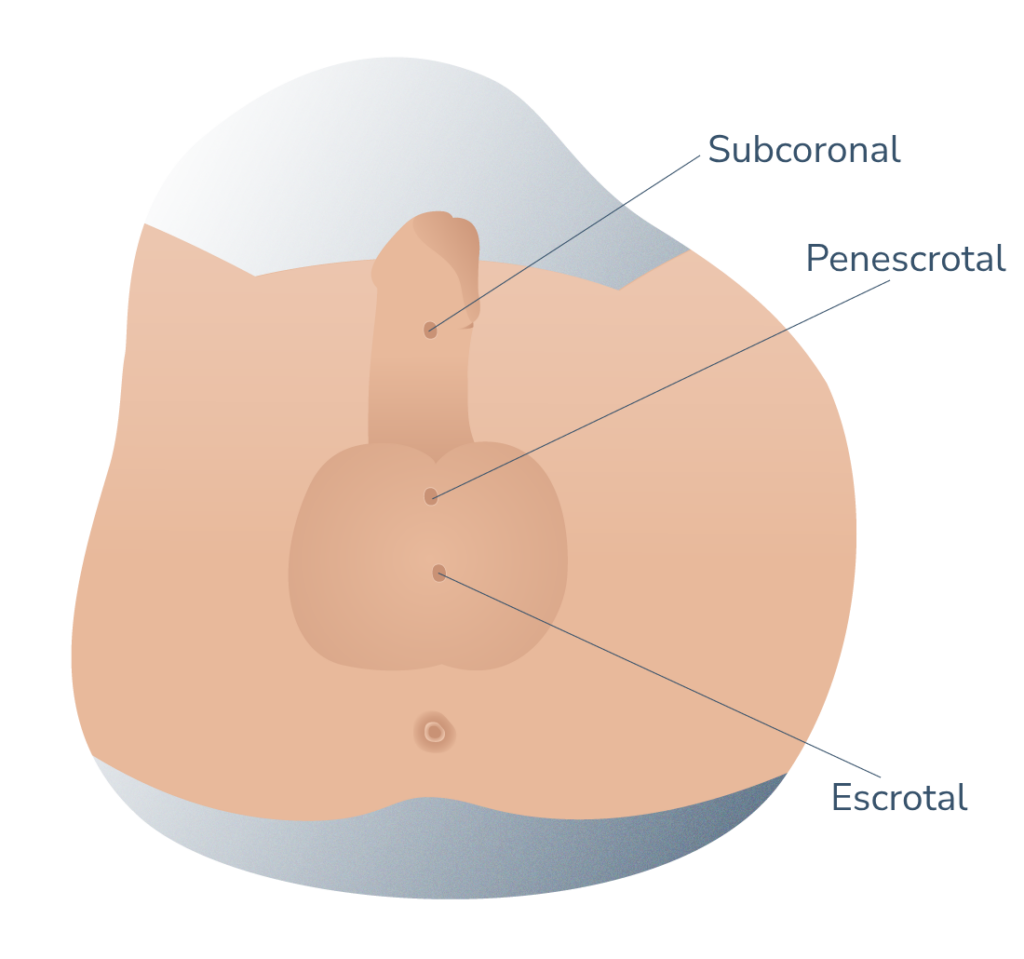
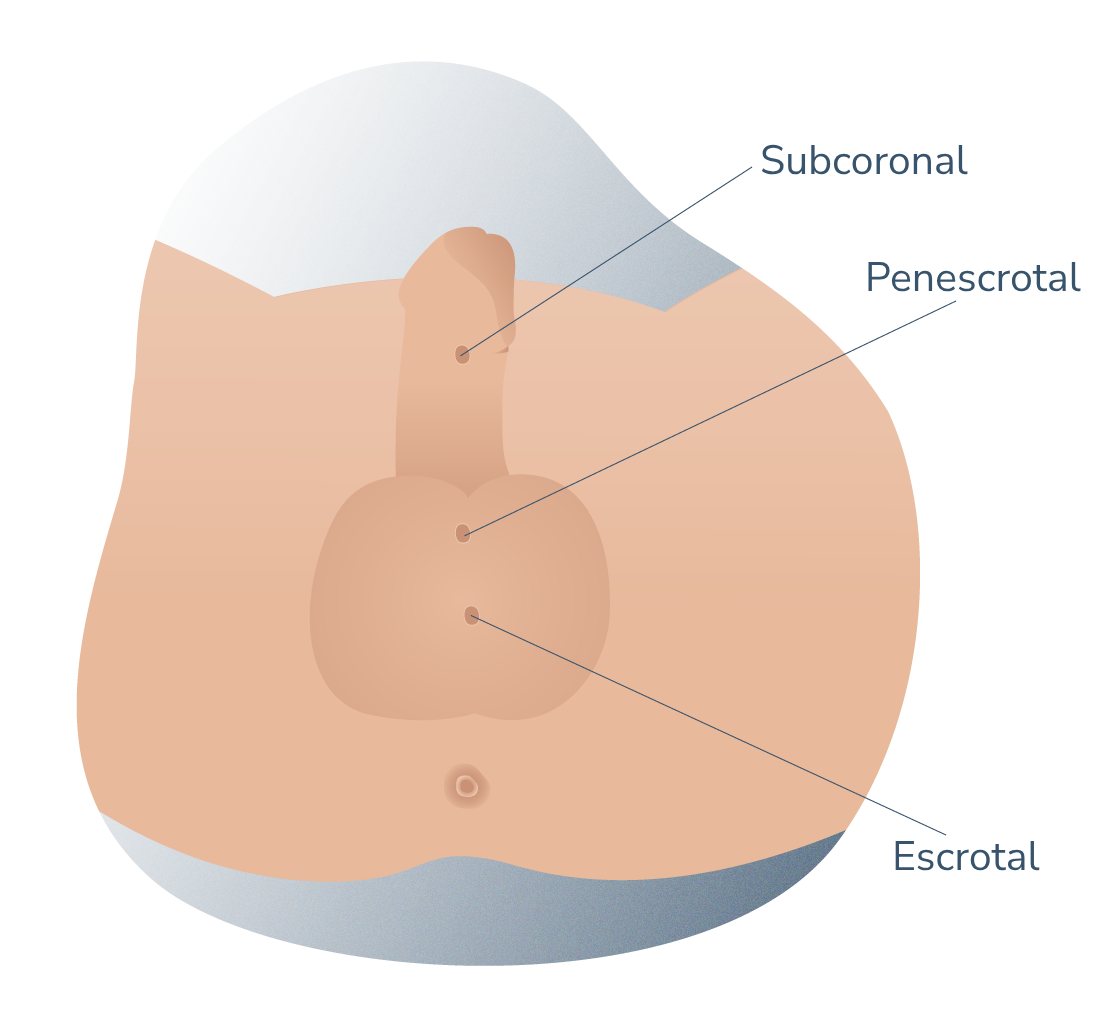
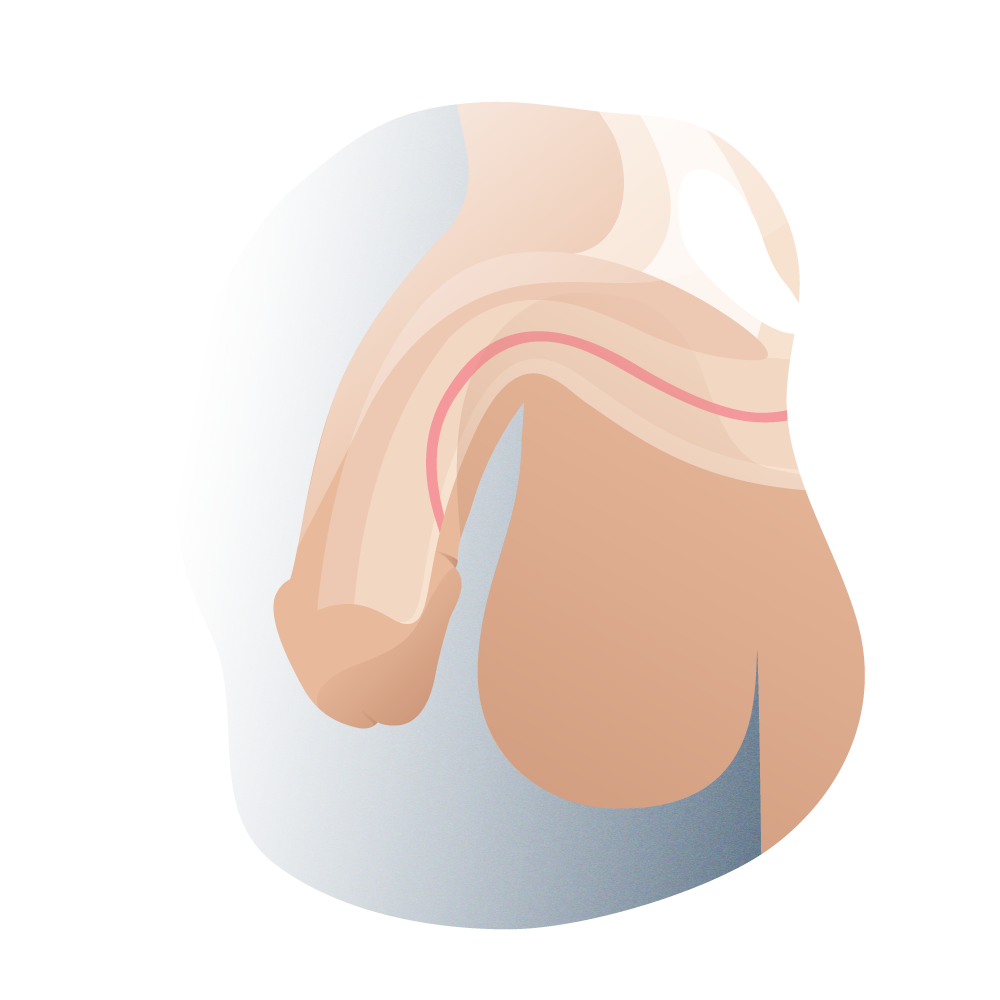
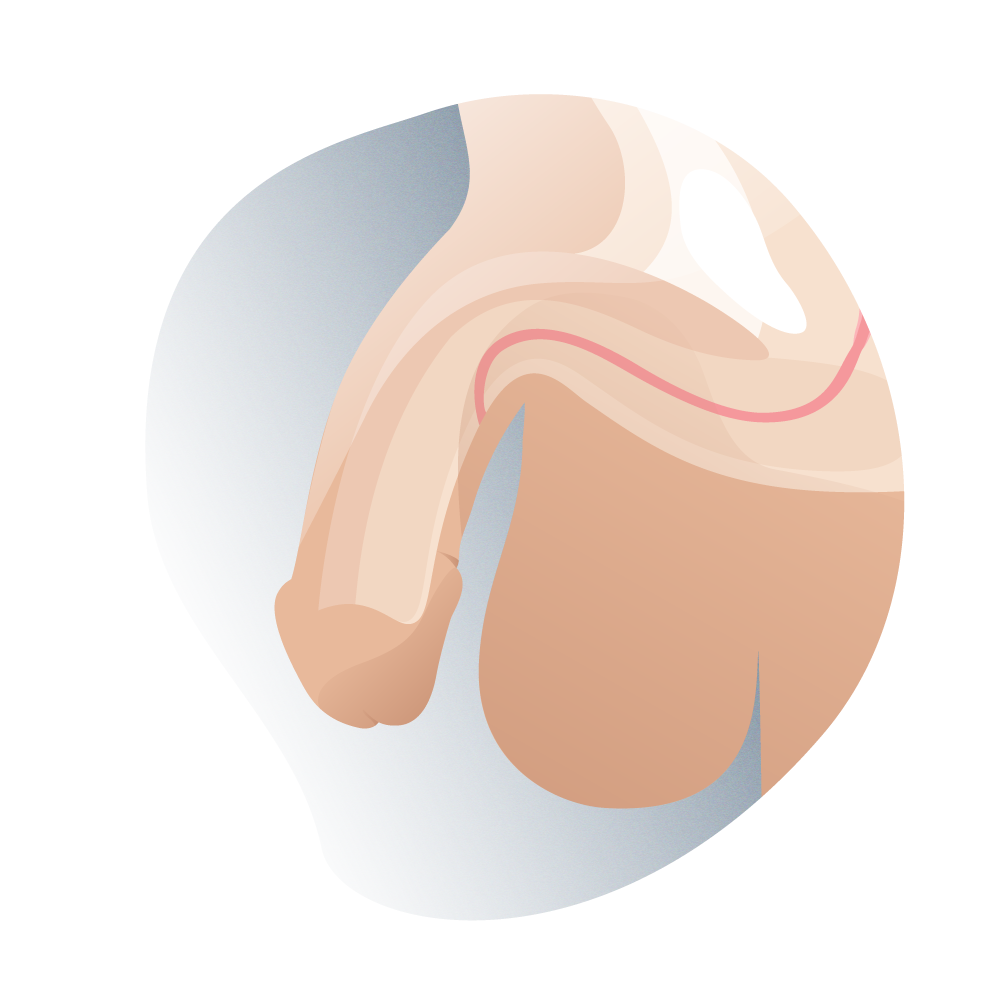
El hipospadias es la patología congénita (de nacimiento) más común del pene. Se define como la abertura anómala del meato uretral (vulgarmente, el agujero por donde se expulsa la orina) encontrándose fuera de su lugar común.
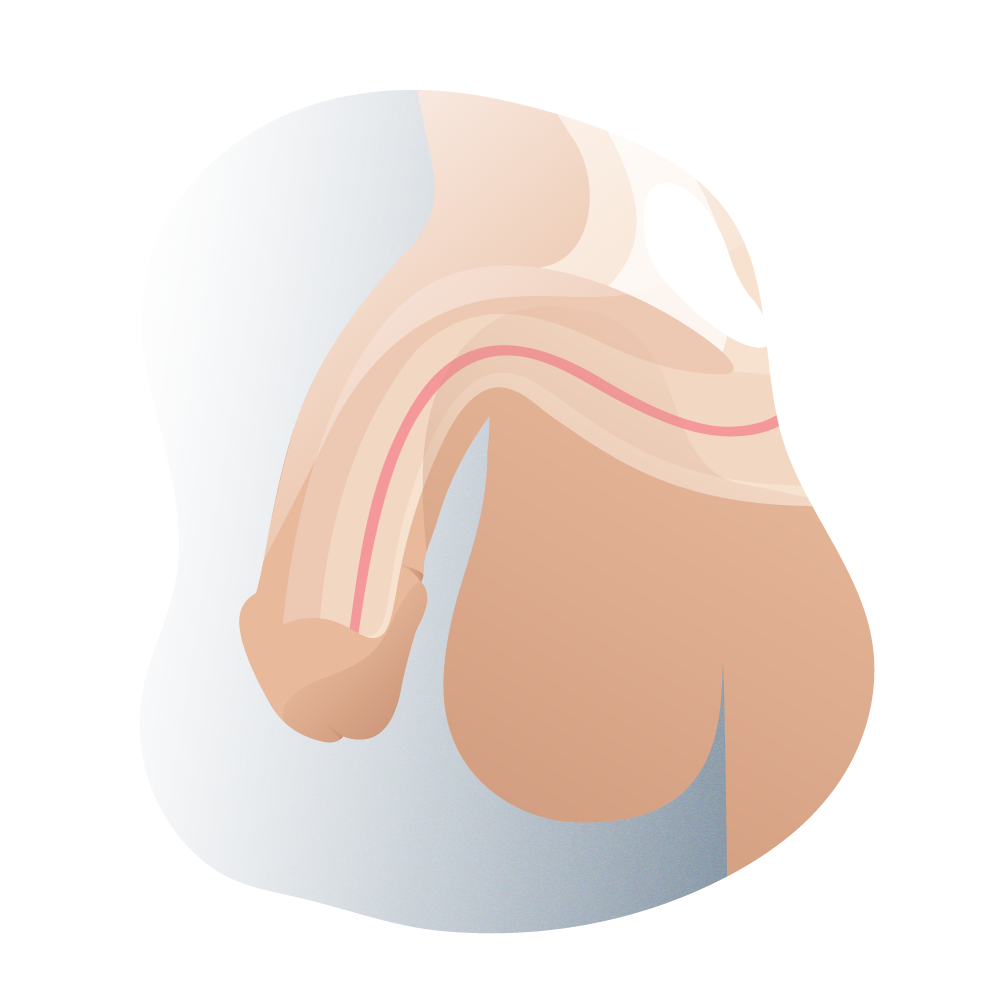
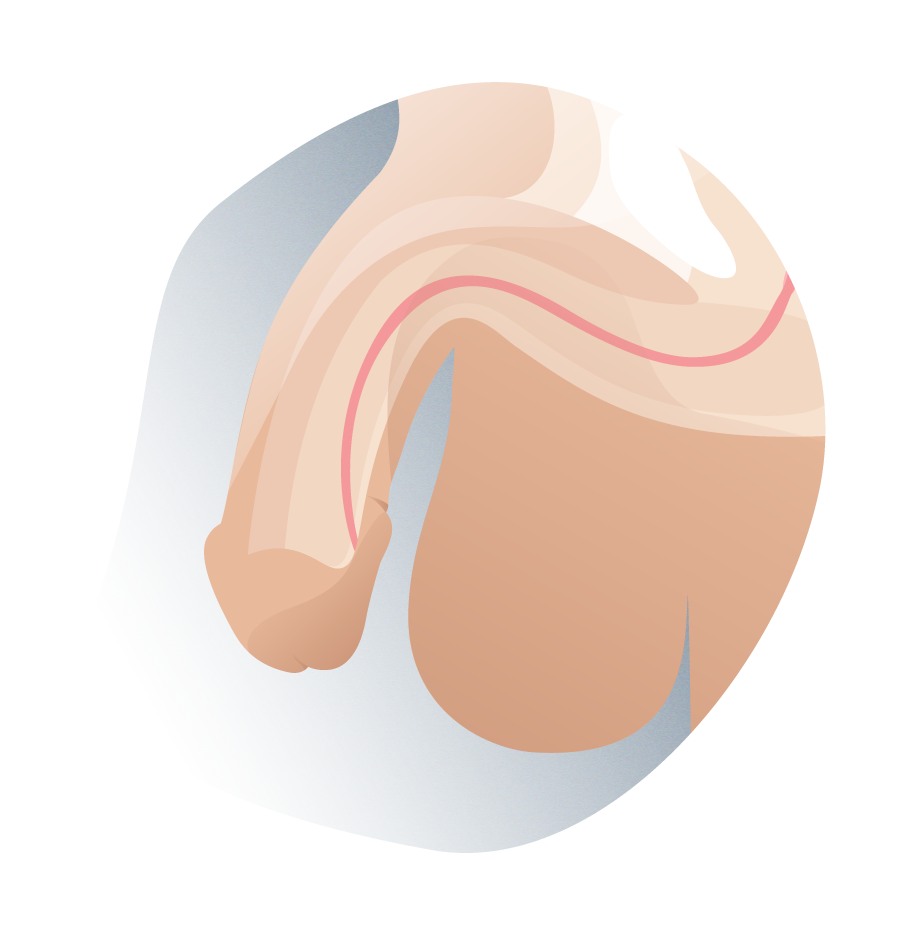
En esta patología se asocian tres defectos anatómicos: además de la mencionada abertura ventral ectópica de la uretra (por debajo del pene), la incurvación del miembro y la ausencia de piel prepucial en su cara ventral. El meato puede situarse en cualquier punto entre la cara ventral del glande y el periné. Se asocia a incurvación ventral del pene y a un prepucio deficiente en su cara ventral, que le da un aspecto típico de capuchón al prepucio dorsal. Se ha de tener en cuenta que estas dos últimas características pueden no estar presentes en todos los casos.





Andromedi pertenece a las organizciones médicas más destacadas en el sector de la Uro-Andrología