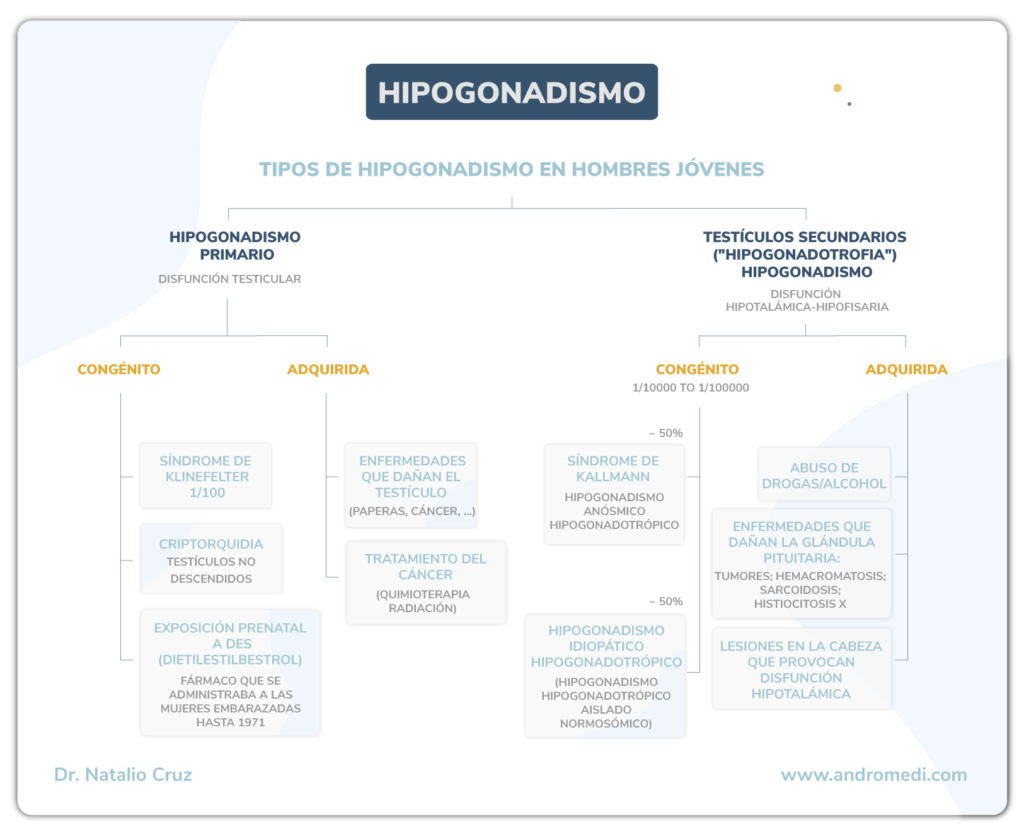
Este tipo de hipogonadismo también se conoce como hipogonadismo masculino de origen testicular debido a que la disminución de testosterona es producto de problemas en estas glándulas, las encargadas de la secreción de esta hormona y de la producción de los espermatozoides.
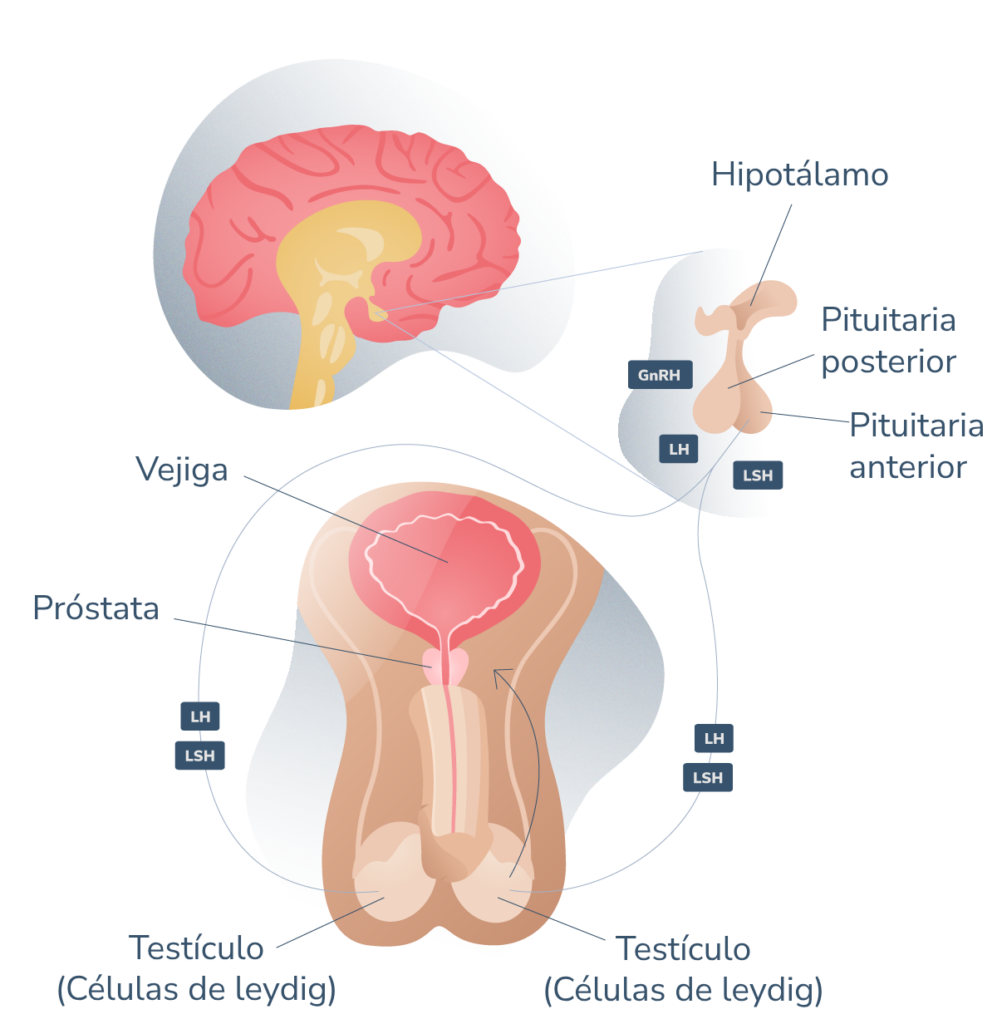
Es el tipo de hipogonadismo masculino más frecuente. Paradójicamente, además del descenso exagerado de testosterona y de espermatozoides en el semen, se presenta una alta concentración sanguínea de gonadotrofinas. Recordemos que estas hormonas forman parte del circuito endocrino del hipotálamo e hipófisis sobre los testículos.
Al descender los niveles de testosterona en la sangre, este circuito neuronal responde produciendo estas hormonas, sin resultados exitosos dado que el tejido diana (los testículos) se encuentran desensibilizados y por ende, no reaccionan ante estos estímulos.
Causas comunes de este tipo de hipogonadismo masculino son el síndrome de Klinefelter o los tumores testiculares.
El síndrome de Klinefelter es un tipo de enfermedad genética bastante infrecuente (0.2 por ciento de los hombres) que produce desensibilización testicular a hormonas como la FSH y la LH. Por otro lado, los tumores de testículos son el tipo de neoplasia más frecuente en hombres jóvenes, generalmente se producen por influjo de problemas testiculares durante la niñez temprana, como el maldescenso testicular al escroto (criptorquidia).
También denominado hipogonadismo masculino de origen hipotálamo hipofisario, corresponde al segundo tipo más frecuente de esta enfermedad masculina.
Se produce cuando el hipotálamo (en la base del cerebro) no produce suficiente hormona liberadora de gonadotrofinas y por ende, no hay una secreción efectiva de FSH y LH por parte de la hipófisis. Los testículos no reciben estímulos suficientes para producir testosterona ni ejecutar la espermatogénesis.
Todo este conjunto de patologías podría ser congénita (desde el nacimiento) o bien, ser secundarias a un prolactinoma.
El prolactinoma es un tipo de tumor que aparece en la hipófisis y que secreta elevadas cantidades diarias de prolactina, la hormona encargada de mantener la secreción de leche materna durante el embarazo y la lactancia. Otra causa, aún menos frecuente es el síndrome de Kallmann, una enfermedad genética rara que produce entre otras manifestaciones, anosmia (incapacidad para percibir olores por el epitelio olfatorio en la nariz)

![Síntomas de baja testosterona [infografía]](https://www.andromedi.com/wp-content/uploads/2012/05/andromedi_testosterona_baja_gris-952x1024.png)
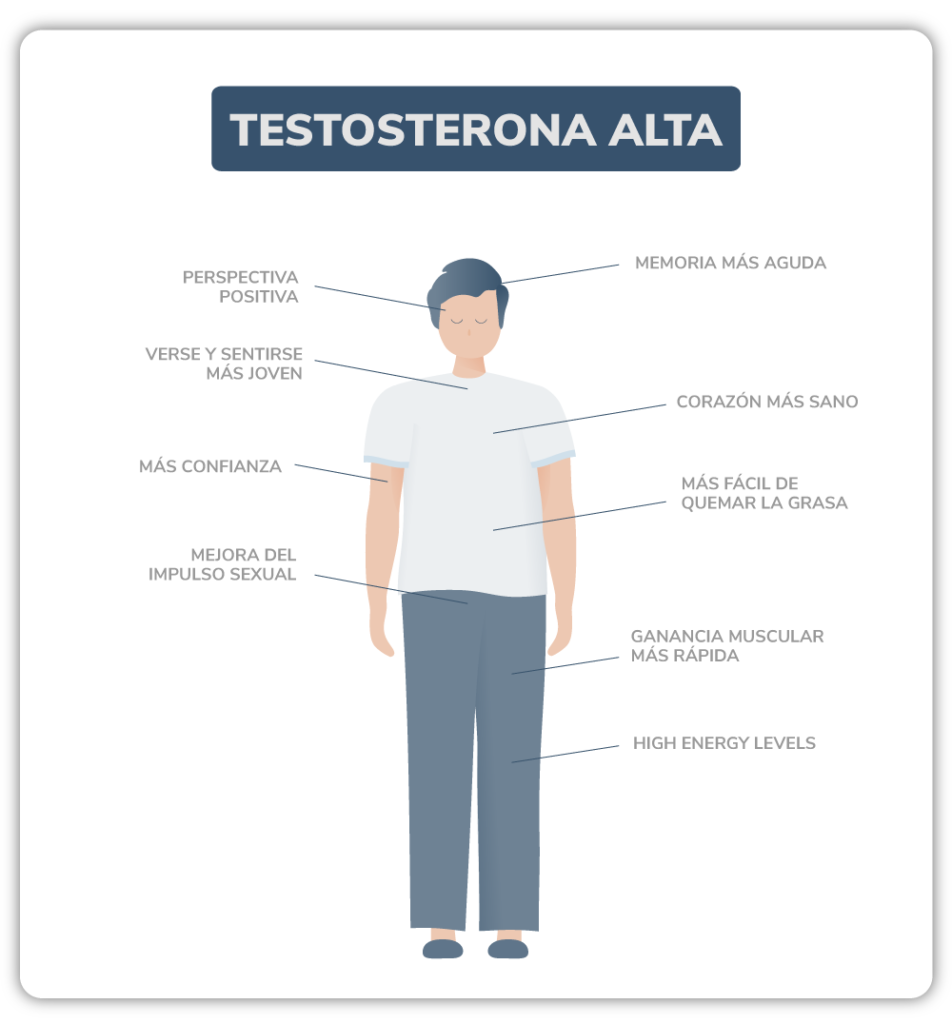

 Sí. Esto se debe a que los descensos prolongados de testosterona también inciden negativamente en las respuestas emocionales relacionadas al sexo. Al estar disminuido la libido, más difícil será lograr y mantener erecciones efectivas del pene que permitan disfrutar de una vida sexual plena.
Sí. Esto se debe a que los descensos prolongados de testosterona también inciden negativamente en las respuestas emocionales relacionadas al sexo. Al estar disminuido la libido, más difícil será lograr y mantener erecciones efectivas del pene que permitan disfrutar de una vida sexual plena.
Andromedi pertenece a las organizciones médicas más destacadas en el sector de la Uro-Andrología