
Diagnóstico
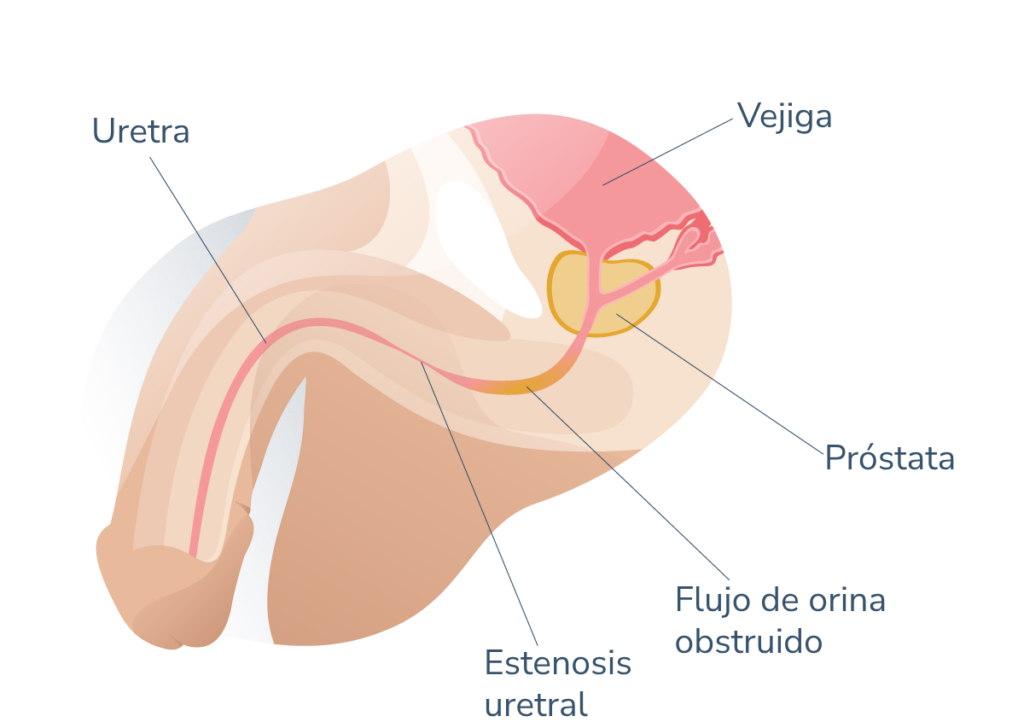
Diagnóstico de la estenosis de uretra

La forma de presentación más habitual es la sintomatología obstructiva del tracto urinario inferior, incluyendo desde la disminución del calibre del chorro miccional, sensación de vaciado incompleto, hasta la retención urinaria aguda o crónica. También puede iniciarse con infección urinaria, prostatitis o epididimitis. Frecuentemente, el paciente presenta disminución de la fuerza del chorro progresivamente a lo largo de mucho tiempo, a la cual se va acostumbrando. Es bien tolerada hasta la aparición de alguna complicación.
El diagnóstico de sospecha es fundamental, especialmente en pacientes mayores, en los cuales los síntomas se atribuyen a patología prostática, aunque no mejoran con tratamiento médico, y el problema surge durante el acceso a la vejiga durante la intervención.
Todos los pacientes varones evaluados por síntomas obstructivos en las vías urinarias (sea cual sea su tipo) deben contar con una historia clínica completa en la que se indague:
- Los episodios previos de infecciones de tracto urinario (ITU) que hayan podido generar procesos cicatriciales que obstruyan la uretra (este fenómeno se conoce como espongiofibrosis).
- Antecedentes de infecciones de transmisión sexual (ITS) con especial énfasis en la gonorrea y la clamidia.
- Uso previo de sondas vesicales, en hombres sometidos a intervenciones quirúrgicas o con problemas vesicales.
- Antecedentes de cirugías de próstata o alargamiento de pene
- Traumas o golpes en la zona genital y perineal.
Algunas patologías como la diabetes mellitus, ciertas enfermedades cardiovasculares o hábitos como el tabaquismo pueden predisponer significativamente a la aparición de tejidos cicatriciales exagerados en las paredes de la uretra y conducir a estenosis parcial o total.
Es importante conocer el estado de la función eréctil del pene y la calidad de las eyaculaciones. Algunos hombres con estenosis de uretra parcial pueden presentar dificultades para concebir un hijo.
Para la elección de una técnica adecuada para el tratamiento quirúrgico de la estenosis de uretra es necesario conocer los siguientes datos respecto a la misma:
- Longitud de la estenosis. Uno de los apectos fundamentales de la cirugía reconstructiva de uretra va a depender de la logitud de la uretra, siendo necesario en ocasiones utilizar injertos, que en nuesto caso y por los buenos resultados postoperatorios, injertos de mucosa bucal para poder solventar estenosis complejas
- Número de estenosis. Es frecuente encontrar que los puntos de estrechamiento son varios y no uno como se suele pensar. Estas múltiples obstrucciones suelen tener tratamientos más largos y vigilancia médica más rigurosa, para evitar el desarrollo de complicaciones.
- Localización de la estenosis. Según la localización de la estenosis, la tecnica quirúrgica varía. La localización más frecuente es a nivel de la uretra bulbar
- Grado de espongiofibrosis. Los procesos cicatriciales del tejido uretral puede conllevar a obstrucción parcial o total del conducto urinario (estrechamiento) y, en la evaluación médica es importante determinar el grado de espongiofibrosis para prever la conducta quirúrgica apropiada.
Los tres primeros datos se pueden conocer mediante una o más de las siguientes técnicas. No obstante, se suele recomendar la asociación de varias de ellas para planear adecuadamente la vía de abordaje y la técnica quirúrgica.
- Uretroscopia
- Uretrografía retrógrada y miccional
- Calibrado uretral
- Ecografía
- Flujometría
Lo ideal es realizarla con un cistoscopio rígido fino, con óptica de 0-30° o con un cistoscopio flexible. Además de poder realizar un calibrado aproximado, se puede ver el aspecto de la mucosa uretral. Cuanto más blanquecina es, más apunta a un mayor grado de espongiofibrosis.
Es recomendable realizar esta técnica bajo la supervisión de un urólogo. En ese momento o previamente (con una sonda muy fina o a través de talla suprapúbica) se deberá haber llenado la vejiga de contraste. Consiste en la realización de radiografías en diferentes proyecciones oblicuas anteriores pélvicas previa introducción de contraste por uretra desde la fosa navicular de forma retrógrada. De ese modo, podremos obtener imágenes de llenado retrógrado, imágenes miccionales e, incluso, imágenes de uretrografía combinada con intento miccional a la vez del llenado retrógrado.
Se realiza con bujías de bola y es muy útil en estenosis distales. Tiene la limitación de que en caso de estenosis largas o múltiples no es muy valorable, ya que la más distal suele condicionar el estudio de las más proximales.
No se suele utilizar debido a que exigen un ecografista con experiencia y los resultados son habitualmente no concluyentes.
Una curva obstructiva con morfología «en meseta» apunta hacia una estenosis de uretra.
El grado de espongiofibrosis suele apreciarse realmente durante la intervención, aunque puede sospecharse de forma aproximada mediante el aspecto uretral durante la endoscopia, la mala distensión durante la misma, cuando se realiza la uretrografía retrógrada, por la existencia de manipulaciones o intervenciones previas y, eventualmente, en la ecografía.



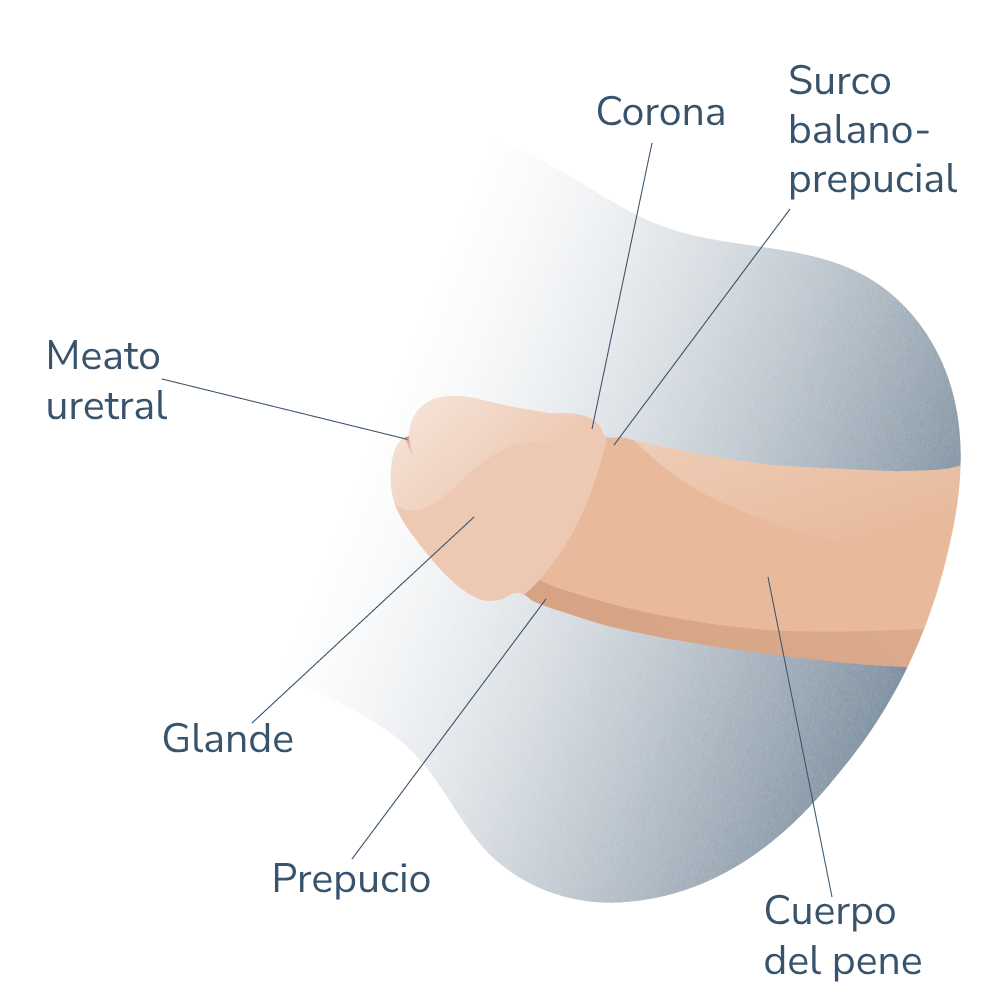
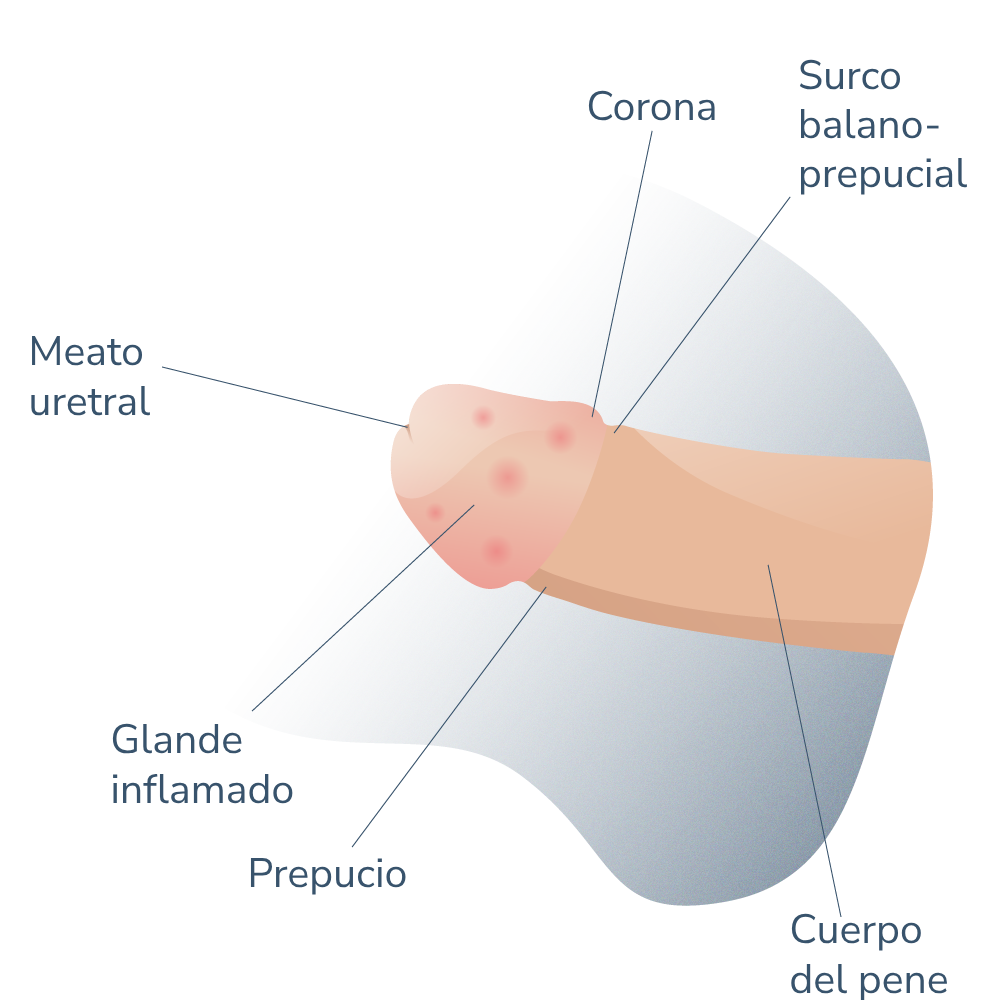
Andromedi pertenece a las organizciones médicas más destacadas en el sector de la Uro-Andrología